Ce que la chirurgie bariatrique a dans le ventre
Depuis quelques années, la chirurgie de l’obésité représente une part de plus en plus importante de la chirurgie digestive : près de 12.500 opérations bariatriques par année en Belgique. A Saint-Luc, la prise en charge se focalise majoritairement sur les complications associées à ces chirurgies qui nécessitent une prise en charge complexe et multidisciplinaire.
Avec près de 12.500 opérations par an dans notre pays, la chirurgie bariatrique constitue une part considérable de la chirurgie digestive. "A titre de comparaison, on dénombre plus ou moins 18.000 opérations de la vésicule biliaire, une des interventions les plus fréquentes de chirurgie digestive", explique le Pr Benoît Navez, responsable de l’Unité de chirurgie bariatrique.
Les Cliniques universitaires Saint-Luc prennent principalement en charge les cas complexes, à savoir des complications liées à la chirurgie ou des échecs d’opérations antérieures. "C’est la vocation d’un hôpital académique que de prendre en charge de tels cas. Nous avons d’ailleurs constitué une équipe pluridisciplinaire composée de chirurgiens, d’infirmières-ressources, de diététiciens, de psychologues, etc."
"Les patients sont généralement fragilisés psychologiquement, suite à la pression sociale et à une image de soi dégradée."
Quelles complications ?
La principale complication d’une chirurgie bariatrique est la fistule anastomotique, c’est-à-dire le manque de cicatrisation des zones de suture au niveau de l’estomac ou de l’intestin. Cela concerne 2% des opérations et nécessite une prise en charge multidisciplinaire, longue et complexe : "il s’agit d’hospitalisations à répétition, d’endoscopies, de drainages, voire des ré-opérations… C’est très long et cela peut avoir des conséquences non négligeables pour les patients : pertes d’emploi, problèmes sociaux…"
L’unité de chirurgie bariatrique prend également en charge les complications survenant à distance, soit des années après l’opération initiale : par exemple, une obstruction intestinale sur hernie interne.
Enfin, il y a parfois d’autres spécialités qui adressent des patients en vue d’une opération bariatrique. "Cela peut être le cas d’un insuffisant rénal dont la greffe est suspendue à cause de son obésité", cite le Pr Navez.
Des patients fragilisés
Les patients sont généralement fragilisés psychologiquement, suite à la pression sociale et à une image de soi dégradée. C’est notamment pour cette raison qu’un Arrêté royal reprend précisément toutes les conditions à remplir afin d’obtenir un remboursement pour une chirurgie bariatrique. "Le patient doit notamment obtenir l’accord d’un psychologue, d’un endocrinologue et d’une diététicienne. Dans notre unité, nous discutons de chaque cas lors de réunions multidisciplinaires avec tous les intervenants."
D’autres patients s’orienteront vers la chirurgie bariatrique suite à des problèmes de santé associés à leur obésité : un diabète de type 2, un syndrome d’apnée du sommeil, une hypertension artérielle difficile à stabiliser, des complications arthrosiques au niveau des genoux du fait de leur poids, etc.
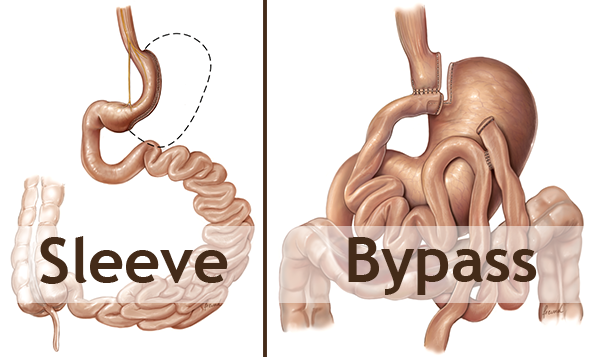
Deux types de chirurgie
La chirurgie bariatrique se découpe principalement en deux types d’opération: le by-pass gastrique et le sleeve gastrique. "Autrefois, on employait également les anneaux. Suite aux trop fréquentes complications à long terme, cette technique a été quasi abandonnée."
Le sleeve gastrique consiste à enlever les trois quarts de l’estomac mais sans toucher au circuit digestif en le transformant en un tube. "Avec ce type d’opération, on agit essentiellement par restriction alimentaire et diminution de l’appétit."
A contrario, le by-pass intervient sur le circuit digestif en « court-circuitant » totalement les neuf dixièmes de l’estomac, le duodénum et l’intestin proximal. "Tout est dévié plus loin vers l’intestin, ce qui entraine, en plus de la restriction, un phénomène de malabsorption et en particulier des graisses." Par ailleurs, cette technique s’accompagne parfois d’un dumping syndrome pour un tiers des patients : "après l’absorption d’aliments sucrés en abondance, ils éprouveront des nausées, de la tachycardie, des crampes abdominales, de la diarrhée, de l’hypoglycémie, des sensations de mal-être."
L’hospitalisation s’élève en moyenne à quatre jours pour un by-pass et trois jours pour un sleeve gastrique. Par après, le patient sera revu au moins quatre fois par an pour des consultations de contrôle, "car il peut y avoir des carences vitaminées, surtout dans le cas des by-pass, ce qui nécessite des prises de sang régulières." Des diététiciens spécialisés dans la chirurgie de l’obésité se tiennent d’ailleurs à disposition des patients dans l’Unité.